Уколы красоты
Инъекция - введение лекарственных веществ с помощью специального нагнетания под давлением в различные среды организма. Различают внутрикожные, подкожные, внутримышечные и внутривенные инъекции. По особым показаниям применяют также внутриартериальное, внутриплевральное, внутрисердеч-ное, внутрикостное, внутрисуставное введение лекарственных средств. Если необходимо достичь высокой концентрации препарата в центральной нервной системе, используют также спинномозговое (субдуральное и субарахноидальное) введение.
Инъекционные способы введения лекарственных средств применяют в тех ситуациях, когда необходим быстрый эффект, например при лечении неотложных состояний. При этом обес-печинается большая скорость поступления лекарственных веществ в кровь и точность их дозировки, а требуемая концентрация препарата в крови благодаря повторным инъекциям поддерживается достаточно длительное время. Инъекционным методом пользуются и в тех случаях, когда перорально ввести лекарство невозможно или нецелесообразно или отсутствуют соответствующие лекарственные формы для приема внутрь.
Рис. II. Виды шприцев и игл.
Инъекции обычно проводят с помощью шприцев и игл. Шприцы различных видов («Рекорд», Люэра, Жане, представленные на рис. 11) состоят из цилиндра и поршня и имеют различный объем (от 1 до 20 см 3 и более). Наиболее тонкими являются шприцы для введения туберкулина; цена их деления составляет 0,02 мл. Специальные шприцы существуют и для введения инсулина; деления на цилиндре таких шприцев нанесены не в долях кубического сантиметра, а в единицах инсулина. Иглы, применяемые для инъекций, имеют разную длину (от 1,5 до 10 см и более) и различный диаметр просвета (от 0,3 до 2 мм). Они должны быть хорошо заточены,
В настоящее время применяют и так называемые безыгольные ннъекторы, которые позволяют ввести внутрикожно, подкожно и внутримышечно лекарственное вещество без применения игл. Действие безыгольного инъектора основано на способности струи жидкости, поданной под определенным дав-
лением, проникать через кожные покровы. Этот метод используют, например, при обезболивании в стоматологической практике, а также для проведения массовых вакцинаций. Безыгольный инъектор исключает опасность передачи сывороточного гепатита и отличается, кроме того, высокой производительностью (до 1600 инъекций в час).
Применяемые для инъекций шприцы и иглы обязательно должны быть стерильными. Для уничтожения микробной флоры используют различные способы стерилизации, основанные чаще всего на действии определенных физических факторов.
Наиболее оптимальными и надежными методами являются стерилизация шприцев и игл в автоклаве с помощью насыщенного водяного пара под давлением 2,5 кг/см 2 и температуре 138 °С, а также стерилизация в сушильно-стерилизацион-ном шкафу сухим горячим воздухом. В повседневной лечебной практике до сих пор иногда пользуются кипячением шприцев и игл, которое, однако, не обеспечивает полной стерилизации, поскольку некоторые вирусы и бактерии при этом не погибают. В связи с этим идеальными представляются одноразовые шприцы и иглы, обеспечивающие надежную защиту от ВИЧ-инфекции, гепатита В и С.
Стерилизация кипячением предполагает соблюдение ряда правил и определенной последовательности в обработке шприцев и игл. После выполнения инъекции шприц и иглу сразу промывают холодной проточной водой, чтобы удалить остатки крови и лекарства (после их засыхания сделать это будет значительно труднее). Иглы и шприцы в разобранном виде помещают на 15 мин в горячий (50 °С) моющий раствор, приготовленный из расчета 50 г моющего порошка, 200 мл пергидроля на 9750 мл воды.
После тщательного мытья в указанном растворе с применением «ершиков» или ватно-марлевых тампонов шприцы и иглы вторично споласкивают в проточной воде. Затем с целью проверки качества проведенной обработки выборочно ставят пробы для выявления в иглах и шприцах остатков крови и моющего вещества.
Присутствие следов крови устанавливают с помощью бен-зидиновой пробы. Для этого смешивают несколько кристаллов бепзидина с 2 мл 50 % раствора уксусной кислоты и 2 мл 3 % раствора перекиси водорода. Несколько капель полученного раствора вносят в шприц и пропускают через иглу. Появление зеленого окрашивания свидетельствует о наличии в инструментах остатков крови. В таких случаях шприцы и иглы нуждаются в повторной обработке во избежание передачи различных заболеваний (например, сывороточного гепатита, СПИДа).
Остатки моющего средства определяют с помощью пробы с

Рис. 12. Укладка шприцев в стерилизатор.
Оправдано в первую очередь их быстрой всасываемостью по сравнению с ЖКТ. Кроме того, ряд препаратов, в частности, инсулин, под воздействием ферментов разрушаются. Ряд лекарственных средств, таких, как флуфеназин или медокси-прогестерона ацетат, высвобождаются довольно долго, и возникает необходимость в таком пути введения, который позволит осуществить постоянное всасывание лекарства.
Виды инъекций
Имеется четыре основных характеристики инъекции. Это путь введения, место введения, оснащение и техника инъекции.
Внутрикожный путь обеспечивает, преимущественно, не системное, а местное действие препаратов, и обычно используется для целей диагностики. Это, в частности, туберкулиновые пробы и . Кроме того, так вводят местные анестетики.
Чтобы осуществить внутрикожную инъекцию выбирают иглу калибра 25G, располагают ее кверху срезом и вводят в кожу, соблюдая угол ввода 10-15°. Это осуществляется только под эпидермис, при этом вводится до 0,5 миллилитра р-ора, наблюдая на поверхности кожи «лимонной корочки» (Рис. 1). Подобный путь введения используется при аллерготестах, поэтому место инъекции непременно отмечают, обеспечивая возможность наблюдать через некоторый отрезок времени аллергическую реакцию.
Рис. 1. Внутрикожная инъекция

Зоны для выполнения внутрикожных инъекций подобны тем, что выбираются для (Рис. 2), но выполнять их допускается под ключицами ина внутренней стороне предплечья. При осуществлении аллергопробследует обеспечить доступность противошокового набора на случай возникновенияанафилактического шока илиреакции гиперчувствительности.
Рис. 2. Подкожные инъекции


Подкожный путь введения применяют, при необходимости равномерного медленного всасывания препарата в кровь, при этом до двух миллилитров средства вводится под кожу. Этот относительно безболезненный путь введения оптимален для, например, инсулина, нуждающегося в равномерном медленном высвобождении, он хорош и для других частых инъекций.
Подкожные инъекции осуществляют, вкалывая иглу под углом 45 о градусов в складку кожи. В последнее время нашли широкое применение короткие инсулиновые иглы (5, 6, 8 мм), для них рекомендован угол укола иглы 90 о. Необходимо собирать кожу в складку, это позволяет отделить от мышц жировую ткань, это важно для худых пациентов. (Рис. 3).
Рис. 3. Захват складки кожи для подкожной инъекции


Введенный в/м инсулин, намного быстрее всасывается, что чревато нестабильной гликемией, приводящей нередко к гипогликемии.
Кроме того, необходимо постоянно сменять точки введения инсулина, и на протяжении месяца использовать область живота или плеча, после чего менять место введения.
При внутримышечном введении лекарство попадает в хорошо перфузируемую мышцу, это гарантия его быстрого системного воздействия, и всасывания сравнительно больших доз. Выбор места инъекции осуществляется с учетом общего состояния и возраста больного, а также объема раствора вводимого препарата.
Место инъекции подлежит осмотру для выявления признаков отека, воспаления и инфекции, в такие места введение осуществлять нельзя. Через пару часов после процедуры место инъекции повторно осматривается для определения возможных нежелательных явлений.
Области для внутримышечных инъекций
Отмечают пять областей, которые можно использовать для внутримышечных инъекций.
- дельтовидная мышца на плече (вакцины),
- ягодичная область,
- большая ягодичная мышца (традиционно),
- передне-ягодичная область (наиболее безопасна),
- латеральная головка четырехглавой мышцы бедра (инъекции у детей).
Для правильного введения иглы кисть нерабочей руки кладут и средним и указательным пальцем натягивают кожу над местом укола, при этом запястье рабочей руки кладут на большой палец нерабочей руки. Шприц удерживают между подушечками указательного и большого пальцев для точного введения иглы под необходимым углом (Рис. 4).
Рис. 4. Выполнение в/м инъекции, с углом укола иглы 90 о, в передне-ягодичной области.


Иглы для в/м инъекций должны иметь длину, позволяющую достичь мышцы, и над кожей при этом должно оставаться не менее четверти иглы. Обычно для в/м инъекций применяют зеленые иглы калибра 21G или синие 23 длина которых находится в диапазоне от трех до пяти сантиметров.
СЗ ГМУ им.И.И.Мечникова
ИНЪЕКЦИИ. ВИДЫ ИНЪЕКЦИЙ.
Преподаватель сестринского дела,
с клинической практикой
Алешева Н.В.

внутрикожная (или интрадермальная) - (intracutaneous или intradermal);
подкожная (subcutaneous);
внутримышечная (intramuscular);
внутривенная (intravenous);
внутриартериальная;
внутрикостная;
ректальная инъекция - с помощью клизм.

Внутрикожные инъекции
Внутрикожные инъекции
Внутрикожная инъекция - самая поверхностная из инъекций. С диагностической целью вводят от 0,1 до 1 мл жидкости. Место для внутрикожной инъекции - передняя поверхность предплечья.
Для проведения внутрикожной инъекции необходима игла длиной 2-3 см с малым просветом. В основном используют ладонную поверхность предплечья, а при новокаиновых блокадах другие участки тела.
Перед внутрикожной инъекцией медицинской сестре необходимо вымыть руки и надеть резиновые перчатки. Место предполагаемой внутрикожной инъекции обрабатывают ватным шариком, смоченным 70о спиртом. Натянуть кожу в месте внутрикожной инъекции и вколоть иглу в кожу срезом вверх, затем продвинуть на 3-4 мм, выпуская небольшое количество лекарственного вещества. На коже появляются бугорки, которые при дальнейшем введении лекарства превращаются в «лимонную корочку». Иглу извлекают не прижимая место внутрикожной инъекции ватой.

Подкожные инъекции
Подкожные инъекции
Применяется, например, при введении инсулина.
Подкожные инъекции производят иглой самого малого диаметра на глубину 1.5 мм и вводят до 2 мл лекарственных препаратов, которые быстро всасываются в рыхлой подкожной клетчатке и не оказывают на неё вредного воздействия.
Наиболее удобными участками для подкожного введения являются:
наружная поверхность плеча;
подлопаточное пространство;
передне-наружная поверхность бедра;
боковая поверхность брюшной стенки;
нижняя часть подмышечной области.
В этих местах кожа легко захватывается в складку и минимальна опасность повреждения кровеносных сосудов , нервов и надкостницы.
Кожа перед над местом введения собирается в складку, игла под углом 45° вводится в кожу, затем плавно в подкожно-жировую клетчатку вводится раствор лекарственного препарата.

Внутримышечные инъекции
Внутримышечные инъекции
Внутримышечная инъекция - один из наиболее распространённых способов введения небольших объёмов лекарственных веществ.
Мышцы обладают разветвлённой сетью кровеносных и лимфатических сосудов, что создаёт хорошие условия для всасывания лекарств. При внутримышечной инъекции создаётся депо, из которого препарат постепенно всасывается в кровеносное русло, что позволяет поддерживать примерно одинаковую концентрацию действующего вещества в крови в течение нескольких часов и тем самым обеспечить его длительное действие.

При выполнении инъекции в ягодичную мышцу производятся следующие действия:
Обработка спиртом участка кожи в месте инъекции.
Свободной рукой растягивается кожа над местом введения и прокалывается иглой. Прокол рекомендуется производить резким движением для уменьшения болевых ощущений (уменьшается время взаимодействия острия иглы с болевыми рецепторами, находящимися преимущественно в коже).

Перед началом введения препарата поршень шприца оттягивают назад для проверки, не попала ли игла в крупный кровеносный сосуд. В случае, если при этом в шприц поступает кровь, не вынимая иглы изменяют направление и глубину погружения, чтобы миновать повреждённый сосуд.
Содержимое шприца медленно вводится в мышцу.
Игла быстрым движением извлекается , к месту укола прижимают ватный шарик со спиртом.

Попадание иглы в кровеносный сосуд, что может привести к эмболии
, если вводятся масляные растворы или взвеси, которые не должны попадать в непосредственно в кровоток. При применении подобных препаратов после введения иглы в мышцу оттягивают поршень назад и убеждаются в отсутствии крови в шприце.
Инфильтраты
- болезненные уплотнения в толще мышечной ткани на месте укола. Могут возникнуть на второй-третий день после инъекции. Причинами их возникновения может быть как несоблюдение правил асептики (нестерильный шприц, плохо обработанное место укола), так и многократное введение препаратов в одно и то же место, или повышенная чувствительность тканей человека к вводимому препарату (характерно для масляных растворов и некоторых антибиотиков).
Абсцесс
- проявляется гиперемией и болезненностью кожи над инфильтратом, повышенной температурой тела. Требует срочной хирургической обработки и лечения антибиотиками.
Аллергические реакции на введённый препарат. Для избежания данных осложнений перед введением препарата собирается анамнез, выясняется наличие аллергических реакций на какие-либо вещества. При любом проявлении аллергической реакции (независимо от способа предыдущего введения) целесообразна отмена препарата, поскольку повторное введение данного лекарственного средства может привести к анафилактическому шоку.

Внутривенные инъекции
Внутривенные инъекции
Внутривенные инъекции предусматривают введение лекарственного вещества непосредственно в кровяное русло. Наиболее важным правилом при этом является строжайшее соблюдение правил асептики (мытьё и обработка рук, кожи больного и т. п.).
Для внутривенных инъекций чаще всего используют вены локтевой ямки , поскольку они имеют большой диаметр, лежат поверхностно и сравнительно мало смещаются, а также поверхностные вены кисти, предплечья, реже вены нижних конечностей.

Хорошо контурированная вена. Вена хорошо просматривается, чётко выступает над кожей, объёмна. Хорошо видны боковые и передняя стенки.
Слабо контурированная вена. Очень хорошо просматривается и пальпируется только передняя стенка сосуда, вена не выступает над кожей.
Не контурированная вена. Вена не просматривается, и очень плохо пальпируется, или вена вообще не просматривается и не пальпируется.
По степени фиксации вены в подкожной клетчатке выделяют следующие варианты:
Фиксированная вена - вена смещается по плоскости незначительно.
Скользящая вена - вена легко смещается в подкожной клетчатке по плоскости, её можно сместить на расстояние больше её диаметра.
По выраженности стенки можно выделить следующие типы:
Толстостенная вена - вена толстая, плотная.
Тонкостенная вена - вена с тонкой, легко ранимой стенкой.

хорошо контурированная скользящая толстостенная вена - встречается в 14 % случаев;
Наиболее пригодны для пункции(прокола) вены этих двух клинических вариантов. Хорошие контуры, толстая стенка позволяют довольно легко пунктировать вену.

Одной из наиболее часто встречающихся анатомических особенностей вен является так называемая ломкость. Визуально и пальпаторно ломкие вены ничем не отличаются от обычных. В месте прокола очень быстро появляется гематома.Происходит следующее: в одних случаях прокол стенки вены соответствует диаметру иглы, а в других из-за анатомических особенностей происходит разрыв по ходу вены.
Нарушения техники фиксации иглы в вене также могут привести к осложнениям. Слабо фиксированная игла наносит дополнительную травму сосуду. Данное осложнение встречается , почти исключительно, у лиц пожилого возраста.
Довольно частым осложнением бывает поступление инфузионного раствора в подкожную клетчатку. Наиболее часто после пункции вены в локтевом сгибе недостаточно устойчиво фиксируется игла, при движении больного рукой игла выходит из вены и раствор поступает под кожу. Иглу в локтевом сгибе рекомендуется фиксировать не менее чем в двух точках, а у беспокойных больных фиксировать вену на протяжении конечности, исключая область суставов.
Другая причина поступления жидкости под кожу - сквозной прокол вены, это чаще бывает при применении одноразовых игл, более острых, чем многоразовые, в этом случае раствор поступает частично в вену, а частично под кожу.
В случае нарушения центрального и периферического кровообращения вены спадаются. Пункция подобной вены крайне сложна. В этом случае больного просят более энергично сжимать и разжимать пальцы и параллельно похлопывают по коже, просматривая вену в области пункции.

Лекарственное средство набирается в шприц , проверяется отсутствие воздуха в шприце. Колпачок снова надевается на иглу.
Пациент максимально разгибает руку в локтевом суставе.
На среднюю треть плеча пациента накладывается резиновый жгут (поверх одежды или салфетки), пульс на лучевой артерии при этом не должен изменяться.
Пациента просят сжимать и разжимать кулак (для лучшего нагнетания крови в вену).
Кожу в области локтевого сгиба обрабатывают двумя-тремя ватными шариками со спиртом в направлении от периферии к центру.
Свободной рукой фиксируют кожу в области пункции, натянув её в области локтевого сгиба и несколько смещая к периферии.
Держа иглу почти параллельно вене, прокалывают кожу и осторожно вводят иглу на 1/3 длины срезом вверх (при сжатом кулаке пациента).
Продолжая фиксировать вену, слегка изменяют направление иглы и осторожно пунктируют вену до ощущения «попадания в пустоту».
Для подтверждения попадания иглы в вену, рекомендуется потянуть поршень шприца на себя - в шприце должна появиться кровь.
Потянув за один из свободных концов, развязывают жгут, пациента просят разжать кисть.
Медленно вводят лекарственный раствор, не меняя положения шприца.
К месту инъекции прижимают ватный шарик со спиртом и извлекают иглу из вены.
Пациент сгибает руку в локтевом сгибе, шарик со спиртом остаётся на месте, пациент фиксирует руку в таком положении на 5 минут для профилактики кровотечения.

Внутриартериальная инъекция.
Впрыскивания делают в те артерии, которые обеспечивают непосредственное действие лекарственных растворов на болезненный процесс в месте его локализации. Например, при патологических процессах в последней фаланге конечностей инъекцию делают в боковые артерии плюсны и пясти. Техника инъекции та же, что и внутривенной, с тою разницей, что введение иглы производится по прощупывании пульсирующей артерии или после разреза кожи.

Внутрикостная инъекция.
Внутрикостная инъекция.
В настоящее время все чаще применяется регионарная и особенно периферическая анестезия в связи с все возрастающим числом хирургических операций и клинических данных , подтверждающих ее преимущество перед общей анестезией. Ее применение обусловлено также стремлением увеличить оборачиваемость койко-мест в больницах, так как восстановительный период после регионарной анестезии обычно короче, чем после общей анестезии.1
Внутривенную регионарную анестезию (ВРА) особенно трудно проводить при операциях на верхних и нижних конечностях; исследования показали, что в этом случае эффективной заменой ВРА является внутрикостная регионарная анестезия. При проведении внутрикостной регионарной анестезии анестетические средства проникают в ткани так же, как и при внутривенном вливании. Шприц-пистолет для инъекций для взрослых позволяет безопасно и эффективно провести внутрикостную регионарную анестезию за счет быстрого и точного введения жидкости в губчатое вещество эпифиза и метафиза костей верхних и нижних конечностей.
Внутривенные и внутримышечные инъекции - самые распространенные медицинские манипуляции, освоение которых обязательно для всех медицинских работников.
Необходимые условия
Выполняется в условиях манипуляционного кабинета, в палате стационара или отделении реанимации. В исключительных случаях, а именно при угрозе жизни, внутривенная инъекция может выполняться на дому или в транспорте. Препарат, его дозировку, частоту и длительность введения выбирает только врач. Несмотря на наличие других путей инъекции (техника, алгоритмы) - обязательный навык любого медработника.
Все, что соприкасается с веной, должно быть стерильно, поскольку лекарство попадает прямо в общий кровоток. Перед выполнением инъекции нужно уточнить все подробности по листу назначений, а если что-то неясно, спросить у врача. Необходимо также поговорить с пациентом и выяснить у него, не отмечалась ли ранее аллергическая реакция на препарат, каким было самочувствие после инъекции. Особо нервных пациентов нужно успокоить, объяснив простыми словами цель введения препарата. Непосредственно перед инъекцией нужно вымыть с мылом руки и обработать их антисептиком.
Алгоритм: выполнение внутривенной инъекции
Для этой манипуляции требуется приготовить:
- одноразовый шприц с иглой;
- стерильные ватные шарики;
- стерильные перчатки;
- жесткую подушечку из клеенки под локоть;
- жгут;
- пилочку для ампул;
- препарат;
- закрытые емкости для дезраствора;
- закрытые емкости для отработанных и ватных шариков (в экстремальных условиях весь отработанный материал можно собирать в одну емкость).
Необходимая безопасность
В первую очередь всегда нужно думать о безопасности - собственной и других пациентов. Материалы, соприкасающиеся с кровью, несут потенциальную угрозу заражения ВИЧ, отсюда и строгие санитарные условия. Внутривенные инъекции выполняются только в перчатках.
Если перчатки нестерильные, то после надевания они обрабатываются двумя шариками со спиртом. Таким образом, алгоритм (выполнение внутривенной инъекции) подразумевает двойную обработку рук: мытье, обработку кожи антисептиком и обработку перчаток спиртом. Эти действия нужны для того чтобы прервать цепь передачи возможной инфекции. Это особенно важно в том случае, когда приходится выполнять много инъекций. Алгоритм выполнения медицинских услуг (например, внутривенная инъекции) подразумевает дезинфекцию не только рук персонала, но и шприцев, ватных шариков, а также кушетки, подушечек, помещения, т. е. всего, на чем могли остаться биологические следы. Соблюдение правил - лучший способ защиты всех пациентов и себя.

Последовательность действий
Алгоритм (выполнение внутривенной инъекции) подразумевает следующие действия.

Непосредственное введение
Эти действия тоже входят в алгоритм (выполнение внутривенной инъекции). Вначале нужно обработать смоченными спиртом ватными шариками большой участок кожи - примерно 10 х 10 см вокруг предполагаемого места инъекции. Затем другим шариком - непосредственно место введения. Третий шарик зажимается мизинцем левой руки медсестры.
Снять со шприца колпачок, взять его в правую руку, игла располагается срезом вверх, указательный палец фиксирует канюлю. Левая рука охватывает предплечье пациента, при этом большой палец придерживает вену и натягивает кожу.
Техника выполнения внутривенной инъекции (алгоритм) предполагает, что прокалывать кожу и вену нужно под углом примерно 15 градусов, а затем продвинуть иглу на полтора сантиметра. Шприц находится в правой руке, а левой нужно мягко потянуть на себя поршень, в шприце должна появиться кровь. Появление крови означает, что игла находится в вене.

Левой рукой снять жгут, пациент разжимает кулак. Снова потянуть на себя поршень, проверить нахождение иглы в вене. Медленно нажимать на поршень до полного введения препарата. Во время введения нужно внимательно следить за состоянием человека. Затем быстро вынуть иглу, прижать прокол ватным шариком, согнуть руку пациента в локте, оставить посидеть минут 10. Попросить разогнуть руку, крови не должно быть.
Алгоритм выполнения внутривенной инъекции по СанПину предполагает, что после завершения инъекций дезинфицируется помещение, а в вносится запись.
Алгоритм внутримышечной инъекции
Подготовку шприца с препаратом и рук медсестры выполняют аналогичным образом. Пациента нужно уложить на кушетку лицом вниз. Внутримышечные инъекции лучше делать при положении пациента лежа, потому что человек может упасть - все переносят инъекции по-разному.
Условными линиями делят ягодицу на 4 квадрата, место введения - верхний наружный. Кожу обрабатывают двумя шариками со спиртом: вначале широкое поле, затем место самой инъекции. Шприц держат в правой руке, а левой растягивают кожу в месте введения. Резким движением вводят иглу в ягодичную мышцу, оставляя снаружи 1/3 длины. Угол введения - около 90 градусов (только в бедро угол введения - около 45 градусов).

Левой рукой тянут на себя поршень, при этом крови в игле не должно быть. Если игла попала в сосуд, делают новый прокол. Если крови нет, медленно вводят весь препарат. Берут третий ватный шарик и прижимают его к месту введения. Желательно, чтобы пациент посидел несколько минут, нужно проследить за его реакцией.
Куда девать шприцы и шарики после инъекции?
Алгоритм внутримышечной инъекции предполагает, что все, соприкасавшееся с кровью, является биологическими отходами. Поэтому в манипуляционном кабинете должны быть емкости:
- для промывания шприцев;
- для замачивания использованных шприцев;
- для использованных игл;
- для использованных ватных шариков.
Емкости заполняются дезраствором, который ежедневно меняют. Шприц с иглой промывают в растворе, затем иглу с колпачком отсоединяют и помещают в отдельную емкость. Промытый шприц разбирают, помещают в другую емкость. Шарики замачивают отдельно. Промытые в дезрастворе шприцы, иглы и шарики утилизируют по договору с дезинфекционным учреждением.
Какие шприцы лучше?
Для введения, как подразумевает алгоритм внутримышечной инъекции, лучше использовать шприцы емкостью 5,0 или 10,0 мл. Чаще всего количество вводимого препарата не превышает 3,0 мл. Эти шприцы используют потому, что у них достаточно длинная игла для того чтобы лекарство попало именно в толщу мышц и хорошо там рассосалось. У шприцев меньшего объема игла тонкая и короткая, лекарство может попасть близко к коже. Кроме того, препараты для внутримышечного введения достаточно вязкие, и вводить их тонкими иглами неудобно и больно.

Всегда, во всех случаях, даже если пациент лечится давно, нужно уточнять у него вероятность аллергии и других побочных реакций. Также предполагает, что надпись на ампуле нужно читать непосредственно перед введением, даже если ампула вынута из коробки с соответствующим названием. Ошибки при упаковке редки, но все же они случаются.
Инфузия: вливание, алгоритм проведения
Внутривенное вливание - быстрый способ улучшить состояние пациента. Отличает вливание от инъекции только объем вводимой жидкости. Если струйно вводится 10-20 мл, то капельно можно ввести до 1 литра жидкости и более.
Для капельного введения препаратов используют системы ПР (переливание растворов). Производители выпускают различные модели, обязательными частями являются:
- длинная трубка с фильтром и регулятором скорости вливания;
- воздуховод - игла с закрытым фильтром и короткой трубкой;
- игла широкая для прокалывания флакона с препаратом, игла пункционная.
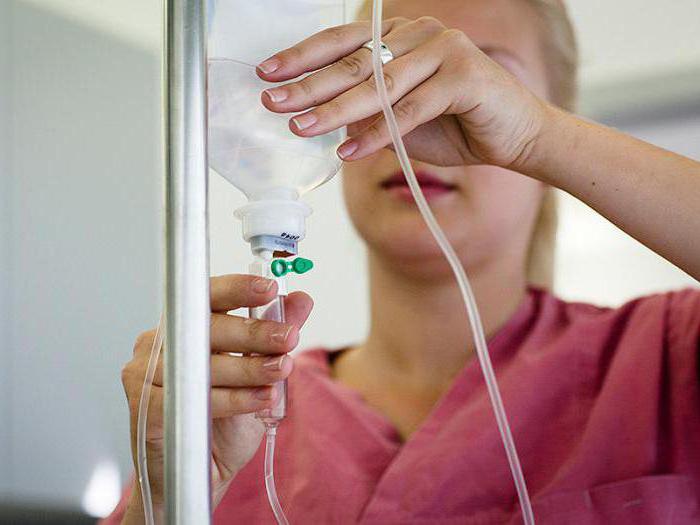
Алгоритм выполнения внутривенной капельной инъекции включает заполнение системы и собственно введение. Флакон прокалывается широкой иглой, помещается в штатив. На длинной трубке полностью открывается регулятор до заполнения жидкостью так, чтобы препарат начал капать из пункционной иглы.
Затем выполняется присоединение системы по правилам внутривенной инъекции. Под иглу кладут шарик со спиртом, иглу фиксируют к руке лейкопластырем. Чем ниже скорость введения, тем меньше вероятность возникновения осложнений. После окончания вливания пациент некоторое время лежит на кушетке с согнутой в локте рукой до полной остановки выделения крови из прокола.
К самым распространенным видам инъекций лекарственных препаратов относятся внутрикожные, подкожные и внутримышечные. Тому, как правильно сделать укол, посвящено не одно занятие в медучилище, студенты раз за разом отрабатывают правильную технику. Но бывают ситуации, когда профессиональную помощь в постановке укола получить не представляется возможным, и тогда вам придется освоить эту науку самостоятельно.
Правила проведения инъекций лекарственных препаратов
Уколы должен уметь делать каждый человек. Конечно, речь не идет о таких сложных манипуляциях, как внутривенные инъекции или постановка капельницы, но обычное внутримышечное или подкожное введение лекарств в некоторых ситуациях может спасти жизнь.
В настоящее время для всех способов введения инъекций используются одноразовые шприцы, которые стерилизуются заводским способом. Их упаковка вскрывается непосредственно перед использованием, и после инъекции шприцы утилизируются. То же относится и к иглам.
Итак, как правильно делать инъекции, чтобы не навредить больному? Непосредственно перед инъекцией необходимо тщательно вымыть руки и надеть стерильные одноразовые перчатки. Это позволяет не только соблюдать правила асептики, но и предохраняет от возможного заражения , передающимися через кровь (такими как ВИЧ, ).
Упаковку шприца разрывают уже в перчатках. Иглу осторожно насаживают на шприц, при этом держать ее можно только за муфту.
Лекарственные средства для инъекций выпускаются в двух основных формах: жидкий раствор в ампулах и растворимый порошок во флаконах.
Перед тем как делать инъекции, нужно вскрыть ампулу, а до этого ее горлышко нужно обработать ватным тампоном, смоченным в спирте. Затем стекло подпиливают специальным напильником, и кончик ампулы отламывают. Во избежание травматизации необходимо браться за кончик ампулы только с помощью ватного тампона.


Препарат набирают в шприц, после чего из него удаляют воздух. Для этого, держа шприц вверх иглой, осторожно выдавливают воздух из иглы до появления нескольких капель препарата.
По правилам проведения инъекций порошок перед использованием растворяют в дистиллированной воде для инъекций, физиологическом растворе или растворе глюкозы (в зависимости от препарата и типа инъекции).
Большинство флаконов с растворимыми препаратами имеют резиновую пробку, которая легко прокалывается иглой шприца. В шприц предварительно набирают необходимый растворитель. Резиновую пробку флакона с препаратом обрабатывают спиртом, после чего прокалывают иглой шприца. Растворитель выпускают во флакон. При необходимости содержимое флакона взбалтывают. После растворения препарата получившийся раствор втягивают в шприц. Иглу из флакона не вынимают, а снимают со шприца. Инъекцию проводят другой стерильной иглой.
Техника выполнения внутрикожных и подкожных инъекций
Внутрикожные инъекции. Для выполнения внутрикожной инъекции берется шприц небольшого объема с короткой (2-3 см) тонкой иглой. Наиболее удобное место для инъекции - внутренняя поверхность предплечья.
Кожу предварительно тщательно обрабатывают спиртом. Согласно технике внутрикожной инъекции иглу вводят практически параллельно к поверхности кожи срезом вверх, раствор выпускают. При правильном введении на коже остаются бугорок или «лимонная корочка», а из ранки не выступает кровь.
Подкожные инъекции. Наиболее удобные места для подкожных инъекций: наружная поверхность плеча, зона под лопаткой, передняя и боковая поверхность брюшной стенки, наружная поверхность бедра. Здесь кожа достаточно эластична и легко собирается в складку. Кроме того, при проведении инъекции, именно в этих местах, нет риска повредить поверхностно и .
Для выполнения подкожных инъекций используют шприцы с небольшой иглой. Место инъекции обрабатывают спиртом, кожу захватывают в складку и делают прокол под углом 45° на глубину 1-2 см. Техника подкожной инъекции заключается в следующем: раствор лекарственного препарата медленно вводят в подкожную клетчатку, после чего иглу быстро извлекают, а место инъекции прижимают ватным тампоном, смоченным в спирте. Если необходимо ввести большой объем препарата, можно не извлекать иглу, а отсоединить шприц, чтобы вновь набрать раствор. Однако в этом случае предпочтительнее сделать еще одну инъекцию в другое место.
Техника выполнения внутримышечной инъекции
 Чаще всего внутримышечные инъекции выполняются в мышцы ягодиц, реже - живота и бедер. Оптимальный объем используемого шприца - 5 или 10 мл. При необходимости для выполнения внутримышечной инъекции можно использовать и шприц объемом 20 мл.
Чаще всего внутримышечные инъекции выполняются в мышцы ягодиц, реже - живота и бедер. Оптимальный объем используемого шприца - 5 или 10 мл. При необходимости для выполнения внутримышечной инъекции можно использовать и шприц объемом 20 мл.
Инъекцию производят в верхненаружный квадрант ягодицы. Кожу обрабатывают спиртом, после чего быстрым движением иглу вкалывают под прямым углом на 2/3-3/4 ее длины. После вкола поршень шприца необходимо потянуть на себя, чтобы проверить, не попала ли игла в сосуд. Если в шприц не поступает кровь, медленно вводят препарат. При попадании иглы в сосуд и появлении крови в шприце иглу чуть потягивают назад и вводят препарат. Иглу извлекают одним быстрым движением, после чего место инъекции прижимают ватным тампоном. Если препарат трудно всасывается (например, сульфат магния), на место инъекции кладут теплую грелку.
Техника выполнения внутримышечной инъекции в мышцы бедра несколько отличается: необходимо вкалывать иглу под углом, держа при этом шприц, как писчее перо. Это предотвратит повреждение надкостницы.
Статья прочитана 18 175 раз(a).